Rougeole
Agent causal
Paramyxovirus, genre Morbillivirus.
Transmission
Mesures barrières : AIR + CONTACT. Distanciation sociale.
Le virus survie 2h sur les surfaces inertes. Il ne résiste pas à la désinfection simple (eau de javel, alcool à 70° modifié). Il est inactivé par la lumière et la chaleur (30 minutes à 56°C).
Incubation
Moyenne d’apparition des symptômes : 10 jours pour la fièvre, 14 jours pour l’éruption.
Contagiosité
5 jours avant l’apparition de l’éruption cutanée / 5 jours après le début de l’éruption.
Epidémiologie
- 3,9 cas / 100 000 habitants.
- 42,7 cas / 100 000 enfants < 1 an.
- 86 à 88% des cas surviennent chez des sujets non ou mal vaccinés.
- Sévérité : 28,5% d’hospitalisation dont 1,2% en réanimation.
- Complications : 7% de pneumopathie, 0,07% d’encéphalite.
- Létalité : 2 décès chez des jeunes adultes immunodéprimés.
Terrains à risque
- Nourrissons < 1 an.
- Grossesse :
- Risque de pneumopathie x 3 / de décès x 6.
- Risque de mort fœtale in-utero et de prématurité
- Rougeole congénitale : éruption fébrile à la naissance ou dans les 10 premiers jours de vie
- Immunodépression.
- Malnutrition
- Sujets non immuns (non vaccinés).
Diagnostic
- Fièvre élevée, accompagnée d’un malaise général avec asthénie et anorexie, persistant 4 jours.
- Catarrhe oculo-respiratoire : conjonctivite, photophobie, rhinorrhée et toux. Aspect « bouffi, grognon et pleurard ».
- Toux, habituellement sèche
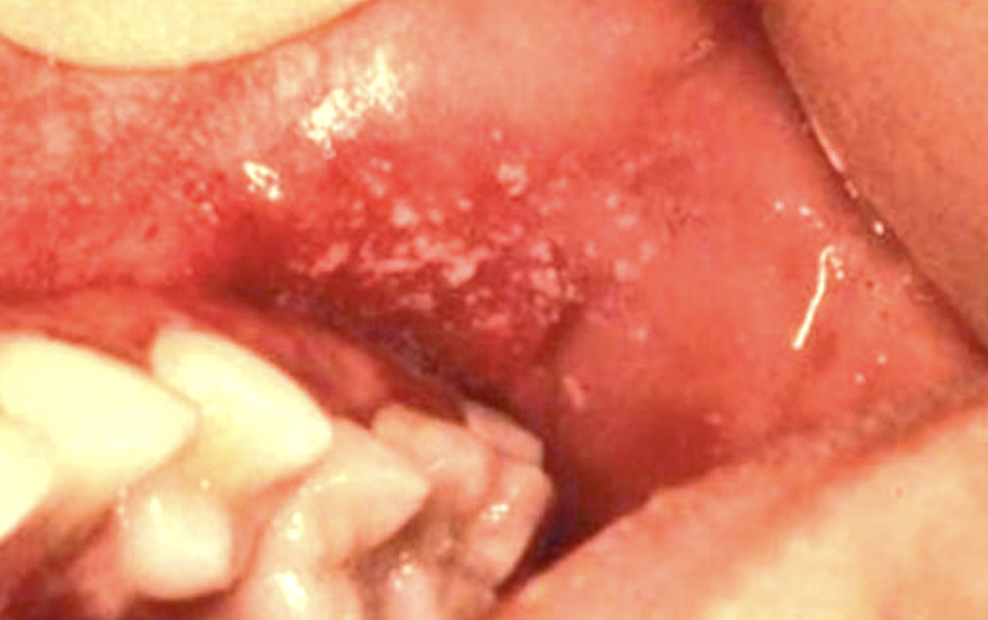
- Signe de Köplick, pathognomonique : petites tâches blanc-bleuâtres sur fond érythémateux au niveau de la muqueuse jugale. Apparait à la 36ème heure et disparait avec l’éruption.
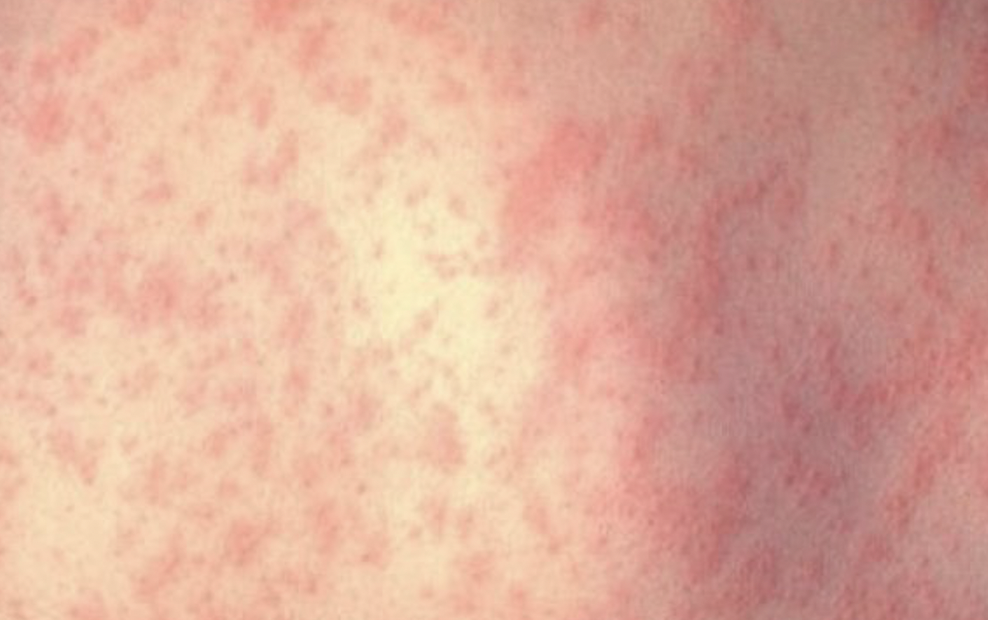
- Eruption maculo-papuleuse non-prurigineuse qui débute au niveau de la tête et du visage (typiquement, derrière les oreilles), d’extension descendante en 3 à 4 jours en une seule poussée. S’efface à la vitropression, contours irréguliers, plus ou moins confluentes mais avec intervalles de peau saine. Epargne les paumes des mains et les plantes des pieds. Disparait en 7 jours.
Critères de diagnostic cliniques : Association d’une fièvre ≥ 38,5°C, d’une éruption maculo-papuleuse et d’au moins 1 des signes suivants : conjonctivite, coryza, toux, signe de Köplik.
- Détection, en l’absence de vaccination dans les 2 mois précédant le prélèvement, d’IgM spécifiques de la rougeole dans un prélèvement sanguin ou de liquide buccal, ou
- Séroconversion ou élévation, en l’absence de vaccination dans les 2 mois précédant le prélèvement, de 4 fois au moins du titre des IgG sériques entre la phase aiguë et la phase de convalescence, ou
- Détection du virus par PCR sur prélèvement sanguin, de liquide buccal, rhino-pharyngé ou urinaire, ou
- Culture positive sur prélèvement(s) sanguin, buccal, rhino-pharyngé ou urinaire.
Complications
- Surinfections à Haemophilus ou Staphylococcus : OMA (7 à 9%), laryngite (9 à 30%), pneumopathie (1 à 6%).
- Atteintes respiratoires :
- mécaniques : atélectasie, emphysème ;
- chez l’immunodéprimmé : pneumonie interstitielle à cellules géantes d’évolution fatale.
- Atteintes neurologiques :
- Encéphalite aiguë précoce, 1 à 2 semaines après la période éruptive (1/2000, dont 20% avec séquelles et 10% létales) : fièvre élevée, convulsions, troubles cognitifs et végétatifs.
- Encéphalites à corps d’inclusion chez l’immunodéprimé, 1 à 6 mois après l’infection : troubles de la conscience, démence d’installation progressive, convulsions.
- Pan-encéphalite subaiguë sclérosante 5 à 10 ans après l’infection (180 cas sur 10 ans en France, toutes létales) : démence, troubles du comportement, myoclonies, troubles moteurs.
- Diarrhée parfois sévère (8%).
- Atteinte ophtalmologique : conjonctivite purulente, kératite (1ère cause de cécité dans les PVD).
Bilan paraclinique
- Sérologie virale entre le J4 et J28 après l’éruption, contrôle à J10 si négative.
- IgM salivaires (kits fournis par la DDASS ou l’ARS permettant d’envoyer les prélèvements au Centre National de Référence de la Rougeole et des Paramyxoviridae respiratoires à Caen).
- RT-PCR sur sang, salive ou prélèvement rhinopharyngé, réalisable 5 jours avant et 12 jours après l’éruption.
Biologie courante, non spécifique :
- NFP : leucocytose avec lymphopénie fréquente, thrombocytopénie.
- Cytolyse hépatique (30%).
- CRP variable, intéressante si surinfection.
Prise en charge du patient malade
Il n’existe pas de traitement antiviral spécifique.
Paracétamol, hydratation, repos, surveillance.
Rechercher des signes de gravité clinique :
- Déshydratation EC.
- Atteinte pulmonaire avec hypoxie.
- Atteinte neurologique : encéphalite, méningite, état de mal convulsif.
- Atteinte cardiaque : myocardite, péricardite.
Surveillance 14 jours. Possibilité d’évolution vers un SDRA par PNP interstitielle ente J6 et J10.
Prophylaxie post-exposition
Vaccination dans les 72h suivant le 1er contact potentiel pour les sujets non immuns de plus de 6 mois.
Immunoglobulines dans les 6 jours en milieu hospitalier pour :
- les sujets immunodéprimés, quel que soit leur statut vaccinal et leurs antécédents avérés de rougeole ;
- les femmes enceintes non-vaccinées et sans antécédents de rougeole ;
- les nourrissons de moins de 6 mois dont la mère présente une rougeole ;
- les nourrissons de moins de 6 mois de mère non-immune (non vaccinée et sans antécédent de rougeole) ;
- et les nourrissons de 6 à 11 mois révolus n’ayant pu être vaccinés dans un délai de 72h, quel que soit le statut vaccinal de la mère ou ses antécédents de rougeole.
Une vaccination avec le vaccin trivalent à 2 doses est recommandée après l’administration des immunoglobulines. Un délai de 9 mois doit être respecté avant la 1ère injection.
Autres éléments de prévention
- Identification de la source de contamination : contage dans les 7 à 18 jours avant l’éruption.
- Recherche d’autres cas dans l’entourage familial
- Identification des sujets contacts dans les 24h. Il est fondamental d’identifier les cas contacts à risque (nourrissons de moins de 1 an, femmes enceintes, sujets immunodéprimés) afin de mettre en place les mesures de prévention urgentes (vaccination et immunoglobulines).
- Vérification du statut vaccinal.
Vaccination
- 1ère dose à 12 mois.
- 2ème dose entre 16 et 18 mois.
Contre-indications : grossesse, immunodépression innée ou acquise, allergie
Précautions : Eviter toute grossesse dans le mois suivant l’injection (une vaccination pratiquée par inadvertance ne doit pas conduire à une ITG).
Cas contact
- L’entourage familial (personnes vivant sous le même toit) ;
- Les enfants et adultes de la même section en crèche ou en halte-garderie ;
- Les enfants et adultes exposés au domicile de garde quand le cas est gardé par une assistante maternelle ;
- Toute personne ayant fréquenté de manière concomitante les mêmes locaux que le malade avec un contact en face à face ou un séjour de plus de 15 minutes ;
- Toute personne ayant séjourné dans une pièce fréquentée par le malade jusqu’à 2h après le départ de ce dernier.
Eviction de la collectivité
Certificat de décès
Fiche de synthèse
Références de la fiche
Historique de la fiche
WIKISOSⒸ - 2023